Factores de riesgo para bacteriemia por Pseudomonas aeruginosa resistente a carbapenémicos adquirida en un hospital colombiano
Resumen
Introducción. Las bacteriemias por Pseudomonas aeruginosa resistentes a carbapenémicos son un problema de salud pública por las pocas alternativas de tratamiento disponibles, el aumento de la estancia hospitalaria, los costos que genera y el aumento en el riesgo de mortalidad.
Objetivo. Evaluar los factores de riesgo de bacteriemia por P. aeruginosa resistente a carbapenémicos adquirida en el Hospital Universitario San Ignacio, durante el periodo comprendido entre enero de 2008 y junio de 2014.
Materiales y métodos. Se hizo un estudio de casos y controles. Los casos eran de pacientes que presentaban bacteriemia por P. aeruginosa resistente a carbapenémicos y los controles eran pacientes con P. aeruginosa sensible a este grupo de antibióticos. Se midieron variables como el uso de meropenem o ertapenem, la inmunosupresión y la neoplasia, y se determinaron la mortalidad y el tiempo de estancia hospitalaria.
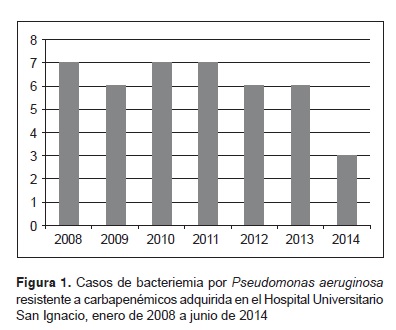
Resultados. Se evaluaron 168 pacientes, 42 casos y 126 controles. En el modelo multivariado se encontraron los siguientes factores de riesgo relacionados con la bacteriemia por P. aeruginosa resistente a carbapenémicos y adquirida en el hospital: uso de nutrición parenteral (odds ratio, OR=8,28; IC95% 2,56-26,79; p=0), uso de meropenem (OR=1,15; IC95% 1,03-1,28; p=0,01) y uso de ciprofloxacina (OR=81,99; IC95% 1,14-5884; p=0,043).
Conclusión. Para el control de la aparición de P. aeruginosa resistente a carbapenémicos, se deben fortalecer los programas de control de antimicrobianos, promover el uso prudente de carbapenémicos y quinolonas, y vigilar el uso adecuado de la nutrición parenteral.
Descargas
Referencias bibliográficas
Horino T, Chiba A, Kawano S, Kato T, Sato F, Maruyama, et al. Clinical characteristics and risk factors for mortality in patients with bacteriemia caused by Pseudomonas aeruginosa. Intern Med. 2012;51:59-64. http://dx.doi.org/10.2169/internalmedicine.51.5698.
Morgan DJ, Rogawski E, Thom KA, Johnson JK, Perencevich EN, Shardell M, et al. Transfer of multidrug-resistant bacteria to healthcare workers' gloves and gowns after patient contact increases with environmental contamination. Crit Care Med. 2012;40:1045-51. http://dx.doi.org/10.1097/CCM.0b013e31823bc7c8.
Johnson JK, Smith G, Lee MS, Venezia RA, Stine OC, Nataro JP, et al. The role of patient-to-patient transmission in the acquisition of imipenem-resistant Pseudomonas aeruginosa colonization in the intensive care unit. J Infect Dis. 2009;200:900-5. http://dx.doi.org/10.1086/605408.
Suárez C, Peña C. Influence of carbapenem resistance on mortality and the dynamics of mortality in Pseudomonas aeruginosa bloodstream infection. Int J Infect Dis. 2010;14s:e73-e8. http://dx.doi.org/10.1016/j.ijid.2009.11.019.
Al-Hasan MN, Wilson JW, Lahr BD, Eckel-Passow JE, Baddour LM. Incidence of Pseudomonas aeruginosa bacteriemia: A population-based study. Am J Med. 2008;121:702-8. http://dx.doi.org/10.1016/j.amjmed.2008.03.029.
Hernández-Gómez C, Blanco VM, Motoa G, Correa A, Vallejo M, Villegas MV, et al. Evolución de la resistencia antimicrobiana de bacilos Gram negativos en unidades de cuidados intensivos en Colombia. Biomédica. 2014; 34(Suppl.1):91-100. http://dx.doi.org/10.7705/biomedica.v34i0.1667.
Villa LM, Cortés JA, Leal AL, Meneses A, Meléndez MP, GREBO. Resistance to antibiotics in Pseudomonas aeruginosa in Colombian hospitals. Rev Chilena Infectol. 2013;30:605-10. http://dx.doi.org/10.4067/S0716-10182013000600005.
Jeong SJ, Yoon SS, Bae IK, Jeong SH, Kim JM, Lee K. Risk factors for mortality in patients with bloodstream infections caused by carbapenem-resistant Pseudonoma aeruginosa: Clinical impact of bacterial virulence and strains on outcome. Diagn Microbiol Infect Dis. 2014;80:130-5. http://dx.doi.org/10.1016/j.diagmicrobio.2014.07.003.
Tumbarello M, Repetto E, Treacarichi EM, Bernardini C, De Pascale G, Parisini A, et al. Multidrug-resistant Pseudomonas aeruginosa bloodstream infections: Risk factors and mortality. Epidemiol Infect. 2011;139:1740-9. http://dx.doi.org/10.1017/S0950268810003055.
Micek ST, Lloyd AE, Ritchie DJ, Reichley RM, Fraser VJ, Kollef MH. Pseudomonas aeruginosa bloodstream infection: Importance of appropriate initial antimicrobial treatment. Antimicrob Agents Chemother. 2005;49:1306-11. http://dx.doi.org/10.1128/AAC.49.4.1306-1311.2005.
Tacconelli E, Cataldo MA, Dancer SJ, De Angelis G, Falcone M, Frank U, et al. European Society of Clinical Microbiology. ESCMID guidelines for the management of the infection control measures to reduce transmission of multidrug-resistant Gram-negative bacteria in hospitalized patients. Clin Microbiol Infect. 2014;20(Suppl.1):1-55. http://dx.doi.org/10.1111/1469-0691.12427.
Tuon F, Gortz L, Rocha J. Risk factors for pan-resistant Pseudomonas aeruginosa bacteriemia and the adequacy of antibiotic therapy. Braz J Infect Dis. 2012;16:351-6. http://dx.doi.org/10.1016/j.bjid.2012.06.009.
Clinical and Laboratory Standards Institute. Performance standards for antimicrobial susceptibility testing; approved standard. Twenty second information supplement. Document M100-S-22. Wayne: CLSI; 2012.
Hongsuwan M, Srisamang P, Kanoksil M, Luangasanatip N, Jatapai A, Day NP, et al. Increasing incidence of hospital-acquired and healthcare-associated bacteriemia in northeast Thailand: A multicenter surveillance study. PLoS One. 2014;9:e109324. http://dx.doi.org/10.1371/journal.pone.0109324.
Bellomo R, Ronco C, Kellum JA, Mehta RL, Palevsky P. Acute Dialysis Quality Initiative workgroup. Acute renal failure - definition, outcome measures, animal models, fluid therapy and information technology needs: The Second International Consensus Conference of the Acute Dialysis Quality Initiative (ADQI) Group. Crit Care. 2004;8:R204-12. http://dx.doi.org/10.1186/cc2872.
El Amari EB, Chamot E, Auckenthaler R, Pechère JC, van Delden C. Influence of previous exposure to antibiotic therapy on the susceptibility pattern of Pseudomonas aeruginosa bacteremic isolates. Clin Infect Dis. 2001;33: 1859-64. http://dx.doi.org/10.1086/324346.
Falagas ME, Koletsi PK, Kopterides P, Michalopoulos A. Risk factors for isolation of strains susceptible only to polymyxin among patients with Pseudomonas aeruginosa bacteriemia. Antimicrob Agents Chemother. 2006;50:2541-3. http://dx.doi.org/10.1128/AAC.00224-06.
Lazcano-Ponce E, Salazar-Martínez E, Hernández-Ávila M. Case-control epidemiological studies: Theoretical bases, variants and applications. Salud Pública Mex. 2001;43:135-50.
Mikura S, Wada H, Okazaki M, Nakamura M, Honda K, Yasutake T, et al. Risk factors for bacteraemia attributable to Pseudomonas aeruginosa resistant to imipenem, levofloxacin, or gentamicin. J Hosp Infect. 2011;79:267-8. http://dx.doi.org/10.1016/j.jhin.2011.07.003.
Voor In't Holt AF, Severin JA, Lesaffre EM, Vos MC. A systematic review and meta-analyses show that carbapenem use and medical devices are the leading risk factors for carbapenem-resistant Pseudomonas aeruginosa. Antimicrob Agents Chemother. 2014;58:2626-37. http://dx.doi.org/10.1128/AAC.01758-13.
Echeverri-Toro LM, Rueda ZV, Maya W, Agudelo Y, Ospina S. Multidrug-resistant Klebsiella pneumoniae, predisposing factors and associated mortality in a tertiary-care hospital in Colombia. Rev Chilena Infectol. 2012;29:175-82. http://dx.doi.org/10.4067/S0716-10182012000200009.
Masterton RG. Antibiotic de-escalation. Crit Care Clin. 2011;27:149-62. http://dx.doi.org/10.1016/j.ccc.2010.09.009.
Rodríguez-Osorio CA, Sánchez-Martínez CO, Araújo-Meléndez J, Criollo E, Macías-Hernández AE, Ponce-de-León A, et al. Impact of ertapenem on antimicrobial resistance in a sentinel group of Gram-negative bacilli: A 6 year antimicrobial resistance surveillance study. J Antimicrob Chemother. 2015;70:914-21. http://dx.doi.org/10.1093/jac/dku471.
Sousa D, Castelo-Corral L, Gutiérrez-Urbón JM, Molina F, López-Calviño B, Bou G, et al. Impact of ertapenem use on Pseudomonas aeruginosa and Acinetobacter baumannii imipenem susceptibility rates: Collateral damage or positive effect on hospital ecology? J Antimicrob Chemother. 2013;68:1917-25. http://dx.doi.org/10.1093/jac/dkt091.
Sligl W, Taylor G, Brindley PG. Five years of nosocomial Gram-negative bacteriemia in a general intensive care unit: Epidemiology, antimicrobial susceptibility patterns, and outcomes. Int J Infect Dis. 2006;10:320-5. http://dx.doi.org/10.1016/j.ijid.2005.07.003.
Morita Y, Tomida J, Kawamura Y. Responses of Pseudomonas aeruginosa to antimicrobials. Front Microbiol. 2014;4:422. http://dx.doi.org/10.3389/fmicb.2013.00422.
Lin KY, Lauderdale TL, Wang JT, Chang SC. Carbapenem-resistant Pseudomonas aeruginosa in Taiwan: Prevalence, risk factors, and impact on outcome of infections. J Microbiol Immunol Infect. 2014. http://dx.doi.org/10.1016/j.jmii.2014.01.005.
Talpaert MJ, Gopal RG, Cooper BS, Wade P. Impact of guidelines and enhanced antibiotic stewardship on reducing broad-spectrum antibiotic usage and its effect on incidence of Clostridium difficile infection. J Antimicrob Chemother. 2011;66:2168-74. http://dx.doi.org/10.1093/jac/dkr253.
Leekha S, Terrell L, Edson RS. General principles of antimicrobial therapy. Mayo Clin Proc. 2011;86:156-67. http://dx.doi.org/10.4065/mcp.2010.0639.
Swartz MN. Impact of antimicrobial agents and chemotherapy from 1972 to 1998. Antimicrob Agents Chemother. 2000;44:2009-16. http://dx.doi.org/10.1128/AAC.44.8.2009-2016.2000.
Zaloga GP. Parenteral nutrition in adult inpatients with functioning gastrointestinal tracts: Assessment of outcomes. Lancet. 2006;367:1101-11. http://dx.doi.org/10.1016/S0140-6736(06)68307-4.
Turpin RS, Canada T, Rosenthal V, Nitzki-George D, Liu FX, Mercaldi CJ. Bloodstream infections associated with parenteral nutrition preparation methods in the United States: A retrospective, large database analysis. J Parenter Enteral Nutr. 2012;36:169-76. http://dx.doi.org/10.1177/0148607111414714.
Heuer JG, Sharma GR, Zhang T, Ding C, Bailey DL, Stephens EJ, et al. Effects of hyperglycemia and insulin therapy on outcome in a hyperglycemic septic model of critical illness. J Trauma. 2006;60:865-72. http://dx.doi.org/10.1097/01.ta.0000215565.29846.ab.
Dissanaike S, Shelton M, Warner K, O'Keefe GE. The risk for bloodstream infections is associated with increased parenteral caloric intake in patients receiving parenteral nutrition. Crit Care. 2007;11:R114. http://dx.doi.org/10.1186/cc6167.
Turpin RS, Canada T, Rosenthal V, Nitzki-George D, Liu FX, Mercaldi CJ. Bloodstream infections associated with parenteral nutrition preparation methods in the United States: A retrospective, large database analysis. J Parenter Enteral Nutr. 2012;36:169-76. http://dx.doi.org/10.1177/0148607111414714.
Tuon F, Gortz L, Rocha J. Risk factors for pan-resistant Pseudomonas aeruginosa bacteriemia and the adequacy of antibiotic therapy. Braz J Infect Dis. 2012;16:351-6. http://dx.doi.org/10.1016/j.bjid.2012.06.009.
González AL, Leal AL, Cortés JA, Sánchez R, Barrero LI, Castillo JS, et al. Effect of adequate initial antimicrobial therapy on mortality in critical patients with Pseudomonas aeruginosa bacteriemia. Biomédica. 2014;34(Suppl.1):58-66. http://dx.doi.org/10.7705/biomedica.v34i0.1691.
Algunos artículos similares:
- Andrés Leonardo González, Aura Lucía Leal, Jorge Alberto Cortés, Ricardo Sánchez, Liliana Isabel Barrero, Juan Sebastián Castillo, Carlos Arturo Álvarez, Efecto del tratamiento antibiótico inicial adecuado sobre la mortalidad en pacientes en estado crítico con bacteriemia por Pseudomonas aeruginosa , Biomédica: Vol. 34 (2014): Abril, Suplemento 1, Resistencia bacteriana
- Elizabeth Borrero, Gabriel Carrasquilla, Neal Alexander, Descentralización y reforma: ¿cuál es su impacto sobre la incidencia de malaria en los municipios colombianos? , Biomédica: Vol. 32 (2012): Suplemento 1, Malaria
- Mauricio Beltrán, María Cristina Navas, María Patricia Arbeláez, Jorge Donado, Sergio Jaramillo, Fernando De la Hoz, Cecilia Estrada, Lucía del Pilar Cortés, Amalia de Maldonado, Gloria Rey, Seroprevalencia de infección por virus de la hepatitis B y por virus de la inmunodeficiencia humana en una población de pacientes con múltiples transfusiones en cuatro hospitales, Colombia, Sur América , Biomédica: Vol. 29 Núm. 2 (2009)
- Martine Bonnaure-Mallet, Paula Juliana Pérez-Chaparro, Patrice Gracieux, Vincent Meuric, Zohreh Tamanai-Shacoori, Jaime Eduardo Castellanos, Distribución de los genotipos de fimA en cepas de Porphyromonas gingivalis aisladas de placas subgingivales y de sangre durante bacteriemias , Biomédica: Vol. 29 Núm. 2 (2009)
- Álvaro Javier Idrovo, Juan Carlos Eslava, Myriam Ruiz-Rodríguez, Jorge Martín Rodríguez, La otra transición epidemiológica: hitos en el desarrollo de la epidemiología de los factores de riesgo en Colombia , Biomédica: Vol. 28 Núm. 4 (2008)
- Ligia Inés Moncada, Sandra Milena Rios, Julián Alfredo Fernández, Fabio Rivas, María Luz Sáenz, Prevalencia y factores asociados a la pediculosis en niños de un jardín infantil de Bogotá , Biomédica: Vol. 28 Núm. 2 (2008)
- Karen Melissa Ordóñez, Odismar Andrea Hernández, Jorge Alberto Cortés, María José López, Gladys Alfonso, Alejandro Junca, Endocarditis infecciosa izquierda por Pseudomonas aeruginosa tratada médicamente , Biomédica: Vol. 30 Núm. 2 (2010)
- Alicia Norma Alayón, Saudith Ariza, Karen Baena, Lina Lambis, Lina Martínez, Lourdes Benítez, Búsqueda activa y evaluación de factores de riesgo cardiovascular en adultos jóvenes, Cartagena de Indias, 2007 , Biomédica: Vol. 30 Núm. 2 (2010)
- Yordanis Enríquez, Claudia Rebeca Cahui , Giovani Martín Díaz , Una aproximación ecológica a las características y determinantes de la violencia sexual adolescente en el Perú , Biomédica: Vol. 44 Núm. 2 (2024): Publicación anticipada, junio
- Elpidia Poveda, Alexandra Cuartas, Saralicia Guarín, Yibby Forero, Elsa Villarreal, Estado de los micronutrientes hierro y vitamina A, factores de riesgo para las deficiencias y valoración antropométrica en niños preescolares del municipio de Funza, Colombia , Biomédica: Vol. 27 Núm. 1 (2007)
| Estadísticas de artículo | |
|---|---|
| Vistas de resúmenes | |
| Vistas de PDF | |
| Descargas de PDF | |
| Vistas de HTML | |
| Otras vistas | |