Factores de riesgo de la resistencia a meticilina de Staphylococcus aureus causante de bacteriemia: estudio multicéntrico de casos y controles emparejados
Resumen
Introducción. Staphylococcus aureus resistente a la meticilina es uno de los agentes patógenos más frecuentes en las unidades de cuidados intensivos. Su presencia prolonga las hospitalizaciones y aumenta el riesgo de mortalidad en los pacientes con bacteriemia. Sin embargo, la etiología de este marcador de resistencia no ha sido completamente estudiada.
Objetivo. Determinar los factores asociados con la aparición de S. aureus resistente a la meticilina causante de bacteriemia en pacientes atendidos en unidades de cuidados intensivos en Bogotá.
Materiales y métodos. Se hizo un estudio retrospectivo de casos y controles emparejados, anidado en una cohorte de pacientes con diagnóstico de bacteriemia por S. aureus atendidos en unidades de cuidados intensivos de Bogotá entre 2006 y 2008. Los casos fueron pacientes con hemocultivo positivo para resistencia a la meticilina, emparejados 1 a 1 con controles con hemocultivos sensibles a la meticilina de la misma institución y año de hospitalización. Se analizaron mediante regresión logística condicional los factores de riesgo asociados con la presencia de resistencia, con énfasis en el tratamiento previo con antibióticos.
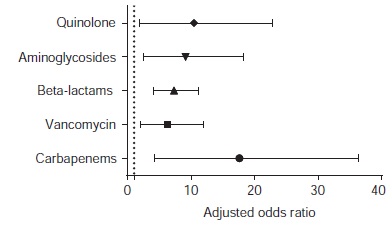
Resultados. Se incluyeron 372 pacientes con bacteriemia por S. aureus. Factores como el uso de dispositivos previos a la hospitalización: vasculares (Odds ratio, OR=1,986; IC95% 1,038-3,801) y urinarios (OR=2,559; IC95% 1,170-5,596), así como el número de antibióticos administrado previamente, se asociaron con la aparición de resistencia. Se registró un efecto de gradiente con el número de antibióticos usados previamente, especialmente carbapenémicos.
Conclusiones. El uso racional de antibióticos y la vigilancia de la exposición a procedimientos quirúrgicos o al uso de dispositivos invasivos, son intervenciones que podrían disminuir la aparición de S. aureus resistente a meticilina causante de bacteriemia.
Descargas
Referencias bibliográficas
World Health Organization. Antimicrobial resisteance, global report on surveillance. Geneva; WHO: 2014. Date of access: December 15, 2015. Available from: http://apps.who.int/iris/bitstream/10665/112642/1/9789241564748_eng.pdf
Cavalcanti SM, França ER, Cabral C, Vilela MA, Montenegro F, Menezes D, et al. Prevalence of Staphylococcus aureus introduced into intensive care units of a University Hospital. Braz J Infect Dis. 2005;9:56-63. http://dx.doi.org/10.1590/S1413-86702005000100010
Engemann JJ, Carmeli Y, Cosgrove SE, Fowler VG, Bronstein MZ, Trivette SL, et al. Adverse clinical and economic outcomes attributable to methicillin resistance among patients with Staphylococcus aureus surgical site infection. Clin Infect Dis. 2003;36:592-8. http://dx.doi.org/10.1086/367653
Whitby M, McLaws ML BG. Risk of death from methicillin-resistant Staphylococcus aureus bacteraemia: A meta-analysis. Med J Aust. 2001;175:264-7.
Warren DK, Guth RM, Coopersmith CM, Merz LR, Zack JE, Fraser VJ. Epidemiology of methicillin-resistant Staphylococcus aureus colonization in a surgical intensive care unit. Infect Control Hosp Epidemiol. 2006;27:1032-40.
Liu C, Bayer A, Cosgrove SE, Daum RS, Fridkin SK, Gorwitz RJ, et al. Clinical practice guidelines by the infectious diseases society of America for the treatment of methicillin-resistant Staphylococcus aureus infections in adults and children. Clin Infect Dis. 2011;52:e18-55. http://dx.doi.org/10.1093/cid/ciq146
Castillo JS, Leal AL, Cortés JA, Álvarez CA, Sánchez R, Buitrago G, et al. Mortality among critically ill patients with bacteremia: A multicenter cohort study in Colombia Study setting. Rev Panam Salud Pública. 2012;32:343-50. http://dx.doi.org/10.1590/S1020-49892012001100004
Arias C a, Rincón S, Chowdhury S, Martínez E, Coronell W, Reyes J, et al. MRSA USA300 clone and VREF--a U.S.-Colombian connection? N Engl J Med. 2008;359:2177-9. http://dx.doi.org/10.1056/NEJMc0804021
Ho KM, Robinson JO. Risk factors and outcomes of methicillin-resistant Staphylococcus aureus bacteraemia in critically ill patients: A case control study. Anaesth Intensive Care. 2009;37:457-63.
Porto JP, Santos RO, Pinto P, Filho G, Ribas RM. Active surveillance to determine the impact of methicillin resistance on mortality in patients with bacteremia and influences of the use of antibiotics on the development of MRSA. Rev Soc Bras Med Trop. 2013;46:713-8. http://dx.doi.org/10.1590/0037-8682-0199-2013
Vidal PM, Trindade PA, García TO, Pacheco RL, Costa SF, Reinert C, et al. Differences between “classical” risk factors for infections caused by methicillin-resistant Staphylococcus aureus (MRSA) and risk factors for nosocomial bloodstream infections caused by multiple clones of the staphylococcal cassette chromosome mec type IV. Infect Control Hosp Epidemiol. 2009;30:139-45. http://dx.doi.org/10.1086/593954
Carnicer-Pont D, Bailey KA, Mason BW, Walker AM, Evans MR, Salmon RL. Risk factors for hospital-acquired methicillin-resistant Staphylococcus aureus bacteraemia: A case-control study. Epidemiol Infect. 2006;134:1167-73. http://dx.doi.org/10.1017/S0950268806006327
Zhanel GG, DeCorby M, Laing N, Weshnoweski B, Vashisht R, Tailor F, et al. Antimicrobial-resistant pathogens in intensive care units in Canada: Results of the Canadian National Intensive Care Unit (CAN-ICU) study, 2005-2006. Antimicrob Agents Chemother. 2008;52:1430-7. http://dx. doi.org/10.1128/AAC.01538-07
Cortés JA, Leal AL, Montañéz AM, Buitrago G, Castillo JS, Guzmán L. Frequency of microorganisms isolated in patients with bacteremia in intensive care units in Colombia and their resistance profiles. Braz J Infect Dis. 2014;17:346-52. http://dx.doi.org/10.1016/j.bjid.2012.10.022
Horan TC, Andrus M, Dudeck MA. CDC/NHSN surveillance definition of health care–associated infection and criteria for specific types of infections in the acute care setting. Am J Infect Control. 2008;36:309-32. http://dx.doi.org/10.1016/j.ajic.2008.03.002
Charlson ME, Pompei P, Ales KL, MacKenzie CR. A new method of classifying prognostic comorbidity in longitudinal studies: Development and validation. J Chronic Dis. 1987;40: 373-83.
Calandra T, Cohen J. The international sepsis forum consensus conference on definitions of infection in the intensive care unit. Crit Care Med. 2005;33:1538-48.
Greenland S, Schwartzbaum JA, Finkle WD. Problems due to small samples and sparse data in conditional logistic regression analysis. Am J Epidemiol. 2000;151:531-9.
Li X, Song X, Gray R. Comparison of the missing-indicator method and conditional logistic regression in 1:m matched case-control studies with missing exposure values. Am J Epidemiol. 2004;159:603-10. http://dx.doi.org/10.1093/aje/kwh075
StataCorp. Stata Data Analysis ans Statistical Software 2011. College Station, TX: StataCorp LP; 2012.
GraphPad Software, Inc. GraphPad Software. La Jolla: GraphPad Software, Inc.; 2012.
Jonas D, Meyer E, Schwab F, Grundmann H. Genodiversity of resistant Pseudomonas aeruginosa isolates in relation to antimicrobial usage density and resistance rates in intensive care units. Infect Control Hosp Epidemiol. 2008;29:350-7. http://dx.doi.org/10.1086/528811
Tacconelli E, De Angelis G, Cataldo MA, Pozzi E, Cauda R. Does antibiotic exposure increase the risk of methicillin-resistant Staphylococcus aureus (MRSA) isolation? A sys-tematic review and meta-analysis. J Antimicrob Chemother. 2008;61:26-38. http://dx.doi.org/10.1093/jac/dkm416
Tacconelli E, De Angelis G, Cataldo MA, Mantengoli E, Spanu T, Pan A, et al. Antibiotic usage and risk of colonization and infection with antibiotic-resistant bacteria: A hospital population-based study. Antimicrob Agents Chemother. 2009;53:4264-9. http://dx.doi.org/10.1128/AAC.00431-09
Olarte NM, Valderrama IA, Reyes KR, Garzón MI, Escobar JA, Castro BE, et al. Colonización por Staphylococcus aureus resistente a la meticilina en una unidad de cuidados intensi-vos de adultos de un hospital colombiano: caracterización fenotípica y molecular con detección de un clon de circulación en la comunidad. Biomédica. 2010;182:353-61. http://dx.doi.org/10.7705/biomedica.v30i3.269
Escobar-Pérez JA, Castro BE, Márquez-Ortiz RA, Gaines S, Chavarro B Moreno J, et al. Aislamientos de Staphylococcus aureus sensibles a meticilina relacionados genéticamente con el clon USA300, ¿origen de los aislamientos SARM de genotipo comunitario en Colombia? Biomédica. 2014;34(Suppl.1):124-36. http://dx.doi.org/10. 7705/biomedica.v34i0.1661
| Estadísticas de artículo | |
|---|---|
| Vistas de resúmenes | |
| Vistas de PDF | |
| Descargas de PDF | |
| Vistas de HTML | |
| Otras vistas | |