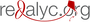Bajo peso al nacer en niños nacidos a término en Antioquia y su relación con las condiciones socioeconómicas de los municipios, un análisis espacio-temporal
Resumen
Introducción. El bajo peso al nacer es uno de los principales indicadores predictores de la salud en la infancia y la adultez, y su prevalencia es elevada en los países en desarrollo y en niños de clases sociales pobres.
Objetivo. Analizar la distribución geográfica y la tendencia del bajo peso al nacer de niños nacidos a término en los 125 municipios de Antioquia, y su asociación con las condiciones socioeconómicas de los municipios entre el 2000 y el 2014.
Materiales y métodos. Se hizo un estudio ecológico longitudinal. La variable dependiente fue el bajo peso al nacer a término en los 125 municipios; las condiciones socioeconómicas de los municipios se evaluaron según sus índices de desarrollo humano y de necesidades básicas insatisfechas.
Resultados. La prevalencia de bajo peso al nacer a término en Antioquia fue de 2,7 por 100 nacidos vivos entre 2000 y 2014, con una reducción constante. Esta tendencia se observó en todas las subregiones, excepto en las de Occidente y Urabá, en las cuales el incremento fue de 20 %. Los resultados evidenciaron una reducción de las brechas geográficas entre los 125 municipios. Además, en todos los trienios se evidenció un gradiente social positivo en la asociación entre el bajo peso al
nacer a término y las condiciones socioeconómicas de los municipios.
Conclusión. Se observó una mayor tendencia decreciente del bajo peso al nacer a término en unas subregiones. Paradójicamente, se registró una menor prevalencia de bajo peso al nacer a término en las regiones menos desarrolladas y más pobres, lo que posiblemente se explica por el subregistro del peso al nacer.
Descargas
Referencias bibliográficas
Rojas EG, Mamani Y, Choque M del C, Abu-khdeir MA, Bustamante D. Bajo peso al nacer y sus factores asociados en el Hospital Materno infantil Germán Urquidi. Cochabamba, Bolivia. Gaceta Médica Boliviana. 2015;38:24-7.
World Health Organization, Expert Group on Prematurity. Expert Group on Prematurity: Final report. Technical Report Series No. 27. Geneva: World Health Organization; 1950.
Martínez R, Fernández A. Desnutrición infantil en América Latina y el Caribe. Desafíos. 2006;2:4-9.
Wardlaw T, Blanc A, Zupan J, Åhman E. Low birthweight: Country, regional and global estimates. The United Nations Children’s Fund and World Health Organization; 2004. Accessed: October 15, 2017. Available from: https://www.unicef.org/publications/index_24840.html.
Ramírez P. Informe final del evento bajo peso al nacer a término, Colombia, 2015. Final Report. Bogotá: Instituto Nacional de Salud; 2014.
Programa de las Naciones Unidas para el Desarrollo (PNUD). Antioquia - Retos y prioridades del departamento 2016 - 2019. Medellín; 2016. Accessed: October 5, 2017. Available from: http://www.co.undp.org/content/colombia/es/home/library/democratic_governance/retos-yprioridades-del-departamento-2016---20190.html
Baños L. Factores de riesgo asociados al bajo peso al nacer. Rev Cub Salud Pública. 2012;38:238-45.
Coronel C, Rivera I. Peso bajo al nacer. Su influencia en la salud durante el primer año de vida. Rev Mex Pediatr. 2003;70:283-7.
Equipo de Vigilancia Nutricional. Protocolo de vigilancia en salud pública, bajo peso al nacer a término. Bogotá: Instituto Nacional de Salud; 2016.
Schempf A, Strobino D, O’Campo P. Neighborhood effects on birthweight: An exploration of psychosocial and behavioral pathways in Baltimore, 1995-1996. Soc Sci Med. 2009;68:100-10. https://doi.org/10.1016/j.socscimed.2008.10.006
English PB, Kharrazi M, Davies S, Scalf R, Waller L, Neutra R. Changes in the spatial pattern of low birth weight in a southern California county: The role of individual and neighborhood level factors. Soc Sci Med. 2003;56:2073-88. https://doi.org/10.1016/S0277-9536(02)00202-2
Järvelin MR, Elliott P, Kleinschmidt I, Martuzzi M, Grundy C, Hartikainen AL, et al. Ecological and individual predictors of birthweight in a northern Finland birth cohort 1986. Paediatr Perinat Epidemiol. 1997;11:298-312. https://doi.org/10.1111/j.1365-3016.1997.tb00007.x
Brooks-Gunn J, McCormick MC, Klebanov PK, McCarton C. Health care use of 3-year-old low birth weight premature children: Effects of family and neighborhood poverty. J Pediatr. 1998;132:971-5. https://doi.org/10.1016/S0022-3476(98)70393-2
Coley SL, Nichols TR, Rulison KL, Aronson RE, Brown-Jeffy SL, Morrison SD. Does neighborhood risk explain racial disparities in low birth weight among infants born to adolescent mothers? J Pediatr Adolesc Gynecol. 2016;29:122-9. https://doi.org/10.1016/j.jpag.2015.08.004
Nkansah-Amankra S, Luchok KJ, Hussey JR, Watkins K, Liu X. Effects of maternal stress on low birth weight and preterm birth outcomes across neighborhoods of South Carolina, 2000-2003. Matern Child Health J. 2010;14:215-26. https://doi.org/10.1007/s10995-009-0447-4
Farley TA, Mason K, Rice J, Habel JD, Scribner R, Cohen DA. The relationship between the neighbourhood environment and adverse birth outcomes. Paediatr Perinat Epidemiol. 2006;20:188-200. https://doi.org/10.1111/j.1365-3016.2006.00719.x
Masi CM, Hawkley LC, Piotrowski ZH, Pickett KE. Neighborhood economic disadvantage, violent crime, group density, and pregnancy outcomes in a diverse, urban population. Soc Sci Med. 2007;65:2440-57. https://doi.org/10.1016/j.socscimed.2007.07.014
Departamento Administrativo Nacional de Estadística (DANE). Proyecciones nacionales y departamentales de población 2005-2020. Bogotá: Departamento Administrativo Nacional de Estadística; 2009. Accessed: October 16, 2017. Available from: https://www.dane.gov.co/files/investigaciones/poblacion/proyepobla06_20/7Proyecciones_poblacion.pdf
Barceló MA, Saez M, Cano-Serral G, Martínez-Beneito MÁ, Martínez JM, Borrell C, et al. Métodos para la suavización de indicadores de mortalidad: aplicación al análisis de desigualdades en mortalidad en ciudades del Estado español (Proyecto MEDEA). Gac Sanit. 2008;22:596-608.
Besag J, York J, Mollié A. Bayesian image restoration, with two applications in spatial statistics. Ann Inst Stat Math. 1991;43:1-20. https://doi.org/10.1007/BF00116466
Gelman A. Prior distributions for variance parameters in hierarchical models (comment on article by Browne and Draper). Bayesian Anal. 2006;1:515-34. https://doi.org/10.1214/06-BA117A
Rue H, Martino S, Lindgren F, Simpson D, Riebler A, Krainski E. INLA: Functions which allow to perform full Bayesian analysis of latent Gaussian models using Integrated Nested Laplace Approximation. 2014. https://www.researchgate.net/publication/271196512_INLA_Functions_Which_Allow_to_Perform_Full_Bayesian_Analysis_of_Latent_Gaussian_Models_Using_Integrated_Nested_Laplace_Approximaxion
Silva AA, Bettiol H, Barbieri MA, Pereira MM, Brito LG, Ribeiro VS, et al. Why are the low birthweight rates in Brazil higher in richer than in poorer municipalities? Exploring the epidemiological paradox of low birthweight. Paediatr Perinat Epidemiol. 2005;19:43-9. https://doi.org/10.1111/j.1365-3016.2004.00624.x
Juárez S, Ploubidis GB, Clarke L. Revisiting the “Low Birth Weight paradox” using a model-based definition. Gac Sanit. 2014;28:160-2. https://doi.org/10.1016/j.gaceta.2013.08.001
Flores M, Manuck T, Simonsen SE, Dyer J, Turok D. 557:The “Latina epidemiologic paradox” in Utah: Examining risk factors for low birth weight (LBW), preterm birth (PTB), and small-for-gestational-age (SGA) in Latina and White populations. Am J Obstet Gynecol. 2009;201:S207. https://doi.org/10.1016/j.ajog.2009.10.422
Fleuriet J, Sunil T. The Latina birth weight paradox: The role of subjective social status. J Racial Ethn Health Disparities. 2017. https://doi.org/10.1007/s40615-017-0419-0
Donoso E, Donoso A, Villarroel del PL. Mortalidad perinatal e infantil y el bajo peso al nacer en Chile y Cuba en el periodo 1991-2001. Rev Chil Obstet Ginecol. 2004;69:203-8. https://doi.org/10.4067/S0717-75262004000300004
Programa para la Reducción del Bajo Peso al Nacer. La Habana; 1998. Accessed: October 15, 2017. Available from: http://www.sld.cu/galerias/pdf/sitios/centromed/bajo_peso.pdf
Pinzón G, Vargas JE, Márquez MF, Quiroga EF. Análisis del bajo peso al nacer en Colombia 2005-2009. Rev Salud Pública. 2013;15:577-88.
Fondo de las Naciones Unidas para la Infancia. Progreso para la Infancia. Final Report. Report No. 6. New York:UNICEF; 2006.
| Estadísticas de artículo | |
|---|---|
| Vistas de resúmenes | |
| Vistas de PDF | |
| Descargas de PDF | |
| Vistas de HTML | |
| Otras vistas | |